Болезни Келлера 1 и 2 относятся к остеохондропатиям – патологиям костной и хрящевой ткани, развивающимся на основе недостаточности местного кровообращения.
Причины

Патологические изменения, которые при этом заболевании наблюдаются в костях и суставных хрящах, носят название асептический некроз. Что может быть причиной появление проблем с микроциркуляцией:
- Частая травматизация.
- Ношение некомфортной и тесной обуви.
- Чрезмерные нагрузки на опорно-двигательный аппарат.
- Эндокринные нарушения (сахарный диабет, расстройства функций щитовидной железы, надпочечников и др.).
- Плоскостопие и другие деформации стопы.
- Генетическая предрасположенность.
Независимо от локализации патологического процесса для этой группы заболеваний характерно хроническое течение и достаточно благоприятный прогноз при своевременном и правильном лечении. Также вполне типичным является медленное начало и продолжительное течение без выраженных обострений.
Благодаря современным методам диагностики в большинстве случаев удаётся выявить нарушения в костной и хрящевой ткани на ранней стадии их развития.
Врачи отмечают, что болезнь Келлера, характеризующаяся дегенерацией хрящевой ткани в области стопы, проявляется рядом специфических симптомов. Основными из них являются боль в области подошвы, отечность и ограничение подвижности. Пациенты часто жалуются на дискомфорт при ходьбе, что значительно ухудшает качество жизни.
Лечение болезни Келлера, по мнению специалистов, должно быть комплексным. Врачи рекомендуют начинать с консервативных методов, таких как физиотерапия, ношение ортопедической обуви и использование противовоспалительных препаратов. В более тяжелых случаях может потребоваться хирургическое вмешательство для коррекции деформаций и восстановления функции стопы. Важно, чтобы пациенты обращались за медицинской помощью при первых симптомах, чтобы избежать серьезных осложнений и сохранить подвижность.

Остеохондропатия ладьевидной кости
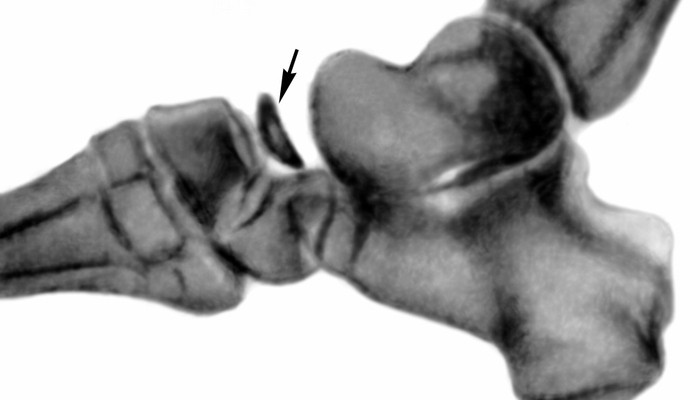
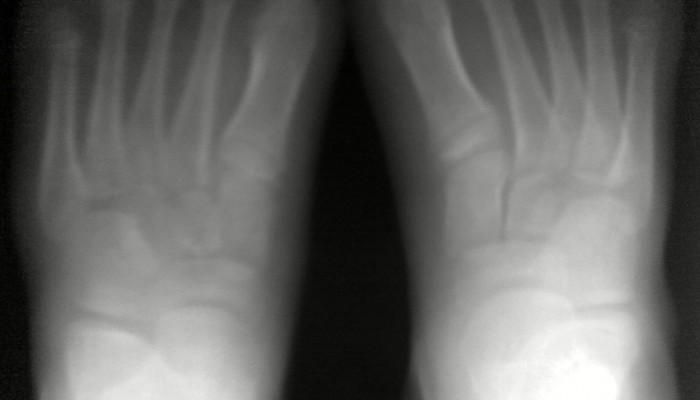
Болезнью Келлера 1 называют остеохондропатию ладьевидной кости. Превалирующее большинство пациентов – это дети младшего возраста (от 3 до 12 лет). Патологические изменения могут наблюдаться сразу на обеих стопах. Согласно данным клинической статистики, мальчики на порядок чаще болеют, чем девочки. Заболевание, как правило, длиться на протяжении 8–15 месяцев. Затем симптомы начинают медленно проходить.
Клиническая картина
Болезнь Келлера 1 развивается постепенно. Обычно первыми проявлениями остеохондропатии ладьевидной кости является появление болезненных ощущений на тыльной поверхности стопы. Особенности клинической картины:
- В основном усиление боли отмечается при ходьбе и физической нагрузке.
- Жалобы на повышенную усталость ног.
- Иногда боли наблюдаются в ночное время суток.
- Прощупывание тыла стопа может вызывать определённую болезненность.
- Из-за выраженных болезненных ощущений появляется характерная хромота. Ребёнок старается ходить, опираясь на наружный край стопы.
- В области тыльной поверхности может определяться некоторая припухлость, но без клинических симптомов воспалительного процесса.
Несмотря на длительность течения, довольно-таки часто фиксируются случаи самоизлечения.
Болезнь Келлера, или кератоконус, вызывает много обсуждений среди пациентов и специалистов. Люди, столкнувшиеся с этой проблемой, часто описывают симптомы как постепенное ухудшение зрения, появление искажений и светобоязнь. Многие отмечают, что в начале заболевания изменения могут быть незначительными, что затрудняет диагностику. Лечение болезни Келлера варьируется от ношения специальных контактных линз до хирургических вмешательств, таких как кросс-линкинг или пересадка роговицы. Пациенты делятся опытом, как важно своевременно обратиться к врачу и следовать его рекомендациям. Поддержка со стороны близких и участие в группах по интересам также помогают справиться с эмоциональными аспектами болезни.

Диагностика
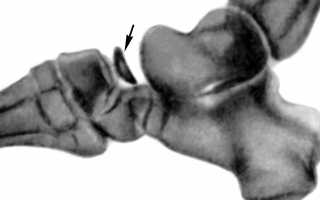
Основным методом диагностики болезни Келлера 1 является обзорная рентгенография стоп, которая позволяет выявить начальные признаки остеопороза, нарушение процессов окостенения ладьевидной кости и её деформацию. Кроме того, рядом расположенные суставные щели могут быть слегка расширены. Но что делать, когда ещё не наблюдается костной патологии (дорентгенологическая стадия)? На ранних этапах развития заболевания выявить патологический процесс помогут диагностические методы с высокой разрешающей возможностью:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Сцинтиграфия.
- Денситометрия (определение плотности костной ткани).
Арсенал диагностических методов даёт возможность выявить даже самые незначительные изменения в структуре костей и суставов стопы. При остеохондропатии ладьевидной кости стопы также необходимо сделать клинические анализы крови, чтобы исключить наличие воспаления.
У взрослых болезнь Келлера 1 не встречается.
Лечение
Главная цель лечения всех форм остеохондропатий, включая болезнь Келлера 1 – это обеспечить восстановление нормального развития кости, которая подверглась патологическим нарушениям. Необходимо добиться, чтобы на момент окончания формирования скелета кость имела оптимальные размеры и форму. Если полностью пройти весь терапевтический курс, прописанный лечащим врачом, то получить полное излечение достаточно реально.
Как только у ребёнка диагностируется болезнь Келлера 1, сразу полностью исключают физическую нагрузку на поражённую конечность. Стопу следует иммобилизовать (обездвижить) за счёт наложения гипсового сапожка или лонгеты сроком на 30–45 дней. После прекращения иммобилизации рекомендуется ограничить физическую нагрузку на стопу и носить ортопедическую обувь. Кроме того, активно используют различные виды физиотерапевтического лечения, среди которых:
- Электрофорез с сосудорасширяющими лекарственными препаратами.
- Ультразвуковая терапия.
- Электролечение.
- Бальнеотерапия.
- Грязевые аппликации.
Курс лечения и восстановления назначает врач-специалист (как правило, ортопед), учитывая стадию заболевания и состояние ребёнка.
Остеохондропатия головки плюсневой кости
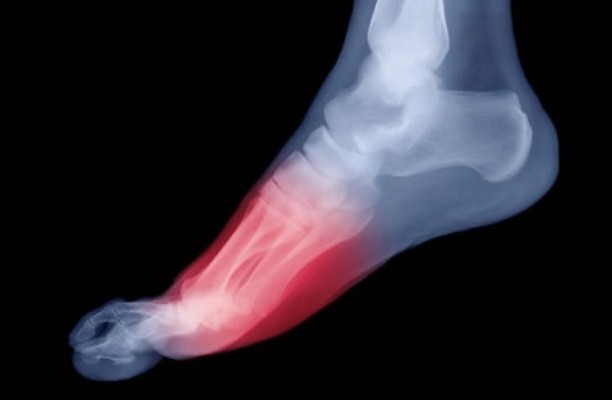
Болезнь Келлера 2 – это остеохондропатия головок плюсневых костей. Основную категорию пациентов составляют дети, подростки и юноши в возрасте от 10 до 21 года. Как показывает статистика, чаще страдают мальчики, чем их сверстницы. Продолжительность заболевания – 1–3 года и зависит от своевременности и эффективности терапии.
Наиболее часто поражаются II и III плюсневые кости.
Основные жалобы пациенты предъявляют на интенсивные боли в области плюсневых костей. Отмечается значительное усиление болезненных ощущений при физической нагрузке, ходьбе босиком или в обуви с мягкой подошвой. Какие ещё клинические симптомы будут характерны:
- Болевой синдром носит хронический характер с тенденцией к уменьшению интенсивности.
- Не редкость появление ночных болей.
- Иногда наблюдается некоторая отёчность тыла стопы, без признаков воспалительного процесса.
- Нельзя не заметить, что головки плюсневых костей явно увеличены и деформированы.
- Дети стараются ходить, опираясь на пятку. Это помогает им снять нагрузку с переднего отдела стопы.
- Пальцы укорочены.
- Повреждение или травмы стопы могут провоцировать обострение заболевания.
- Развитие деформирующего артроза на поздней стадии заболевания приводит к возобновлению болевого синдрома.
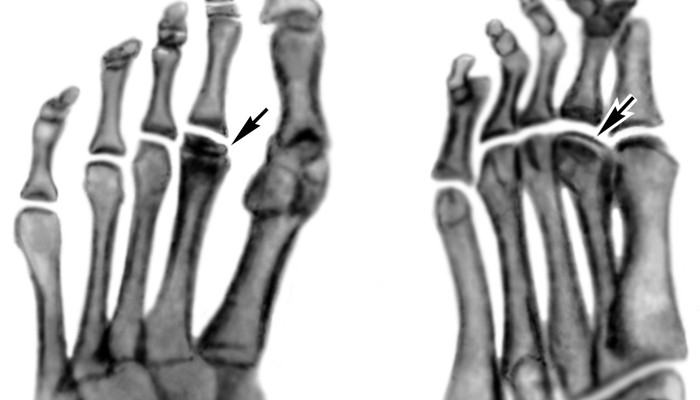
Патологические изменения в головки плюсневой кости можно выявить с помощью рентгенологического метода исследования. Какие структурные нарушения будут характерны для болезни Келлера 2:
- 1 стадия. Определяется только незначительное уплотнение головки плюсневой кости.
- 2 стадия. Появляются изменения её суставных поверхностей. Увеличивается плотность кости. Суставная щель будет постепенно расширяться.
- 3 стадия. Головка плюсневой кости раздроблена на мелкие фрагменты. Наблюдается рассасывание некротизированных (омертвелых) участков костной ткани. Суставная щель расширена.
- 4 стадия. Отмечается восстановление структуры поражённой кости. Однако головка при этом всё же остаётся деформированной. По форме она может напоминать блюдце. Сама кость несколько укорочена. Кроме того, выявляется сужение суставной щели.
- 5 стадия. На этом этапе головка плюсневой кости полностью восстановится уже не может. Появляются характерные симптомы деформирующего остеоартроза.
Тем не менее на ранних стадиях заболевания рентгенологическая диагностика малоэффективна и приходится прибегать к дополнительным методам исследования. Какие виды диагностики могут назначить для уточнения характера поражения в мелких костях и суставах стопы:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Сцинтиграфия.
- Денситометрия.
В большинстве случаев обходятся консервативными методами лечения. На стадии обострения, когда выражен болевой синдром и присутствует отёк стопы, применяют гипсовую лонгету. Иммобилизация стопы (обездвиживание) продолжается в течение 3–4 недель. В это же время активно задействуют различные физиотерапевтические процедуры:
- Электрофорез.
- Ультразвук.
- Диатермия.
- Грязевые компрессы.
- Лазеротерапия.
- Согревающие компрессы.
- Радоновые и сероводородные ванны.
После ликвидации отёчности и болевого синдрома переходят на использование специальной ортопедической обуви, ношение которой позволяет разгрузить передний отдел стопы. Параллельно назначают занятия лечебной физкультурой и сеансы массажа.
Если наблюдаются тяжёлые деформации и выраженные признаки остеоартроза при болезни Келлера 2, то рассматривают вопрос об оперативном лечении. Детям и подросткам стараются как можно дольше проводить консервативную терапию. Радикальные резекции в детском возрасте противопоказаны. Хирургическое вмешательство стараются применять только в крайних случаях, когда все другие методы лечения оказались неэффективными.
Профилактика остеохондропатий
Немаловажную роль в предотвращении развития остеохондропатий играет профилактика. В первую очередь необходимо исключить возможные причины и факторы риска. Определяющее значение имеет контроль веса, избегание травм и повреждений, лечение вторичной костно-суставной патологии, коррекция эндокринных нарушений. Какие ещё рекомендации по профилактики болезней Келлера 1 и 2 могут дать врачи:
- Придерживаться оптимального двигательного режима.
- Регулярные занятия спортом, особенно в детском возрасте, способствуют правильному формированию опорно-двигательного аппарата.
- Сбалансированное питание.
- Выявление групп риска (например, дети с плоскостопием).
Не игнорируйте профилактические медицинские осмотры, которые помогут определить патологию на ранней стадии её развития. Кроме того, обращаться к врачу-специалисту необходимо сразу после появления первых клинических симптомов заболевания.
Вопрос-ответ
Как лечить болезнь Келлера?
Основное лечение болезни Келлера – это хирургическое вмешательство. Одни операции направлены на улучшение кровотока, другие – на пластическую коррекцию анатомии стопы, третьи – на ликвидацию развившихся осложнений.
Каковы симптомы болезни Келлера 2 у взрослых?
Второй тип заболевания характеризуется некрозом в области плюсневых костей. Помимо болевого синдрома, пациенты жалуются на изменение походки, отек, усиление неприятных ощущений во время движений и ношения тесной обуви.
Как вылечить келлеры 2?
Лечится хирургическими методами. Основная особенность болезни Келлера 2 степени — отсутствие воспаления в месте поражения. На патологию указывают лишь боли и отеки в зоне головок. Пациентам традиционно назначают консервативное лечение — физиопроцедуры, ортопедические стельки или специальную обувь.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы болезни Келлера, такие как боль в области стопы, отек и ограничение подвижности. При первых признаках стоит обратиться к врачу для диагностики и назначения лечения.
СОВЕТ №2
Следите за своим образом жизни: поддерживайте здоровый вес, избегайте чрезмерной нагрузки на ноги и выбирайте удобную обувь. Это поможет снизить риск обострения болезни и улучшить общее состояние.
СОВЕТ №3
Регулярно проходите медицинские осмотры и следуйте рекомендациям специалиста. Лечение болезни Келлера может включать физиотерапию, медикаменты и в некоторых случаях хирургическое вмешательство, поэтому важно быть под наблюдением врача.